Artykuł został opublikowany w Przeglądzie Urologicznym 2022/3 (133)
dr n. med. Magdalena Zagrodzka, lek. med. Przemysław Zugaj,
„Pamiętaj, to tylko obraz” – takie zdanie usłyszałam pierwszego dnia stażu podyplomowego w zakładzie radiologii. Wówczas chodziło o pacjentkę z przerzutami do płuc raka piersi, które imitowały nacieki zapalne
w badaniu rentgenowskim klatki piersiowej. W urologii podobne trudności w diagnostyce różnicowej zdarzają się między innymi w sytuacjach, w których musimy zróżnicować naciek zapalny od nowotworowego w gruczole krokowym. Innym możliwym przykładem rozbieżności obrazu MR z wynikiem histopatologicznym jest ocena głębokości naciekania zmian ogniskowych pęcherza moczowego.
Te wszystkie trudności diagnostyczne wystąpiły u naszego pacjenta. Zmiana w ścianie pęcherza wielkości 3 mm (!) została właściwie zdiagnozowana w MR, ale naciek długości 14 mm prezentował się inaczej, niż widział to histopatolog. Diagnostyka obrazowa przybliżyła nas do właściwego rozpoznania, ale nie powinna służyć do stawiania ostatecznych rozpoznań. Nie zwalnia radiologa z podsumowania danego badania we wnioskach i omówienia, co z danego obrazu wynika. Pozostawienie pacjenta i lekarza kierującego wyłącznie z opisem, bez wyciągnięcia wniosków, znacznie utrudnia zaplanowanie leczenia lub wręcz może wprowadzić w błąd.
Opisany poniżej przykład pacjenta jest ilustracją trudności w ocenie MR pęcherza moczowego oraz stercza. Zarówno skala PIRADS, jak i skala VIRADS nie zawiera informacji o możliwym innym charakterze opisywanych ognisk. To są tylko obrazy.
Opis przypadku
Pacjent lat 67 zgłosił się do poradni urologicznej Szpitala św. Anny w Piasecznie w listopadzie 2021 roku z powodu nowotworu pęcherza moczowego, dotychczas leczonego w innym ośrodku. W maju 2021 roku został poddany przezcewkowemu usunięciu guza pęcherza moczowego (TURT). Wynik badania histopatologicznego materiału pobranego podczas TURT: carcinoma urotheliale pT1HG (brak warstwy mięśniowej w preparacie).
W lipcu 2021 roku wykonano re-TURT, po którym nie stwierdzono zmian nowotworowych w preparacie (pT0). Następnie z powodu wznowy miejscowej w październiku 2021 ponownie wykonano TURT w tym samym ośrodku. Opisano guz szyi pęcherza zajmujący jej prawą połowę od godziny 6 do 12.
W analizie patomorfologicznej: guz urotelialny pT1HG, ponownie brak warstwy mięśniowej w preparacie. Z tego powodu w listopadzie 2021 podczas pierwszej konsultacji zakwalifikowano pacjenta do re-TURT i skierowano do pracowni rezonansu magnetycznego celem oceny stanu zaawansowania miejscowego.
Wynik pierwszego badania MR
Pęcherz moczowy:
- wypełniony w stopniu diagnostyczym (ok. 550 ml);
- szyi pęcherza po stronie prawej obszar o morfologii nacieku śródściennego grubości do 6 mm na długości 14 mm z możliwą inwazją warstwy mięśniowej (VIRADS 4) (ryc. 1a–e).
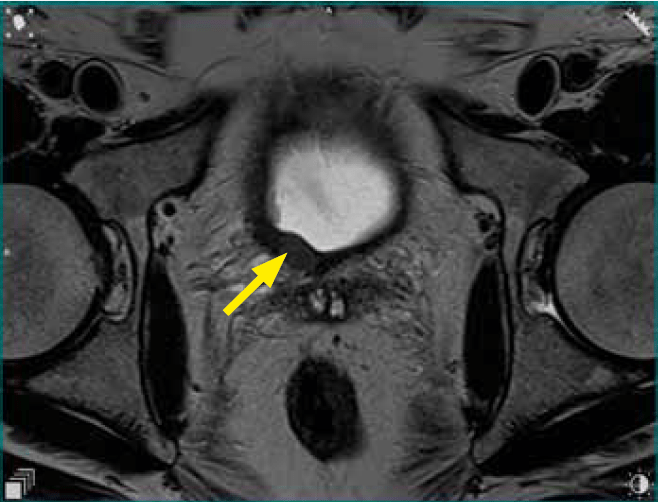
Ryc. 1a. Obraz T2 w warstwie poprzecznej. Naciek ściany szyi pęcherza moczowego o charakterystyce VIRADS 4
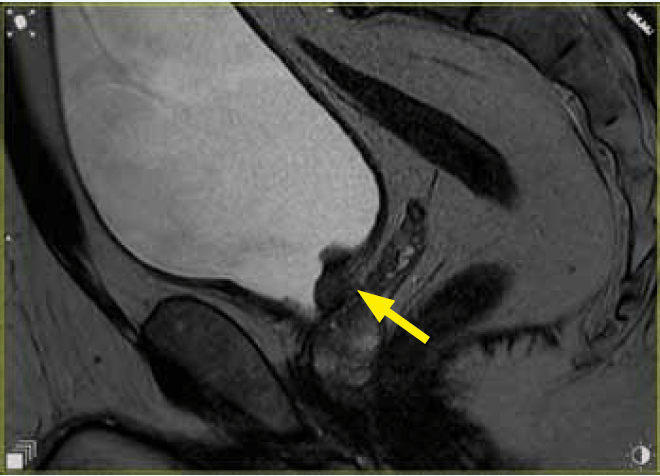
Ryc. 1b. Obraz T2 w warstwie strzałkowej. Naciek ściany szyi pęcherza moczowego o charakterystyce VIRADS 4
Ryc. 1c. Obraz DWI w warstwie poprzecznej. Naciek ściany szyi pęcherza moczowego o charakterystyce VIRADS 4
Ryc. 1d. Obraz DCE (Dynamic Contrast Enhancemant) w warstwie poprzecznej. Wzmocnienie w fazie tętniczej zmiany w szyi pęcherza moczowego o charakterystyce VIRADS 4
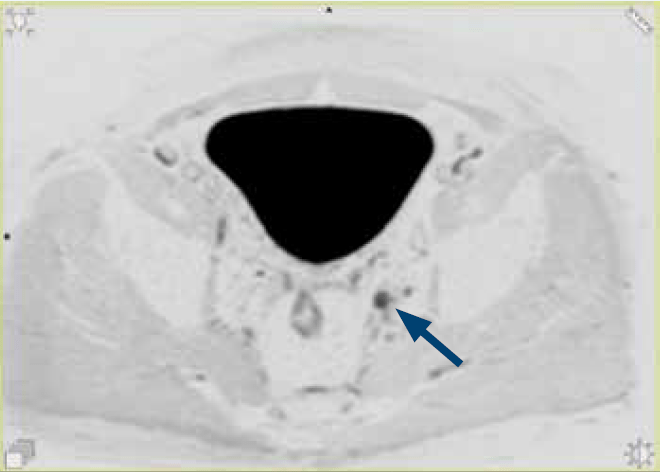
Ryc. 1e. Obraz DWI inwers (b = 800) w warstwie poprzecznej. Limfadenopatia węzła chłonnego biodrowego prawego
Gruczoł krokowy:
- strefa przejściowa z ubytkiem po resekcji gruczolaka;
- strefa obwodowa o niejednorodnych wartościach sygnału w obrazach T2 zależnych, jak w ewolucji aktywnego procesu zapalnego;
- pęcherzyki nasienne dobrze odgraniczone, bez cech naciekania;
- pęczki naczyniowo-nerwowe bez cech naciekania.
Węzły chłonne:
- powiększony węzeł biodrowy zewnętrzny prawy (21 x 15 mm);
- zaznaczone węzły zasłonowe i biodrowe wspólne po stronie lewej do 7 mm średnicy.
Wnioski:
- naciek śródścienny w szyi pęcherza po stronie
- prawej z wysokim prawdopodobieństwem zajęcia warstwy mięśniowej (VIRADS 4);
- cechy limfadenopatii, pojedynczy powiększony węzeł biodrowy zewnętrzny prawy.
W listopadzie 2021 roku pacjent został poddany zabiegowi re-TURT. Wykonano głęboką resekcję guza w szyi pęcherza po stronie prawej. Analiza histopatologiczna ponownie potwierdziła obecność nowotworu urotelialnego o wysokim stopniu złośliwości – pT1bHG, warstwa mięśniowa wolna od nacieku raka.
Wobec powyższego oraz wobec obrazu limfadenopatii biodrowo-zasłonowej w obrazie MR zaproponowano pacjentowi leczenie radykalne w postaci cystoprostatektomii, na co pacjent nie wyraził zgody. W grudniu 2021 roku rozpoczęto indukcyjny kurs sześciu cotygodniowych dopęcherzowych wlewek BCG. Tolerancja wlewek była dobra. Przed kolejną weryfikacją histopatologiczną w lutym 2022 zlecono ponowną wczesną ocenę w badaniu MR.
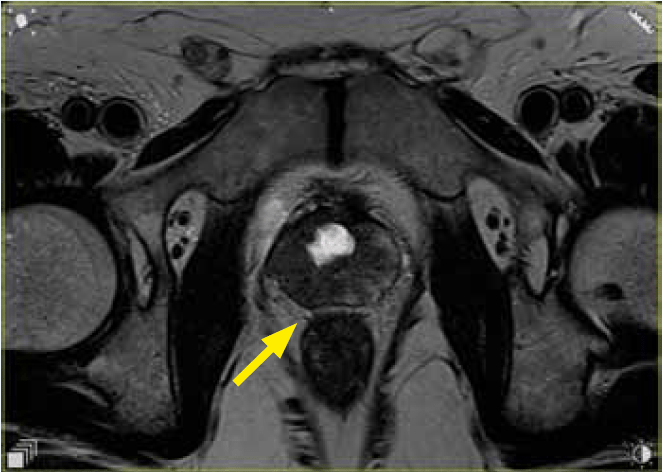
Ryc. 2a. Obraz T2 w warstwie poprzecznej. Naciek strefy obwodowej prawego płata stercza o charakterystyce PIRADS 5
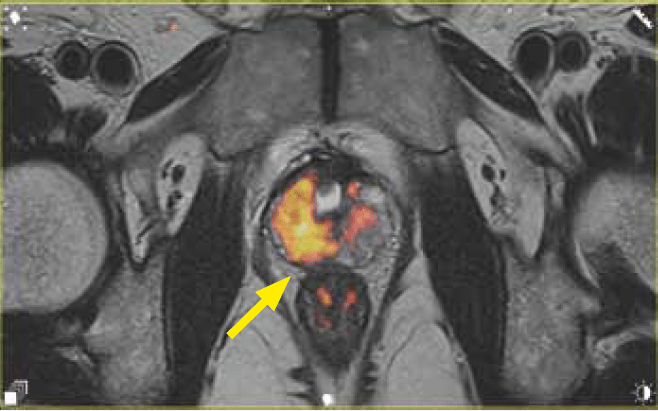
Ryc. 2b. Fuzja obrazów T2/DWI w warstwie poprzecznej. Naciek strefy obwodowej prawego płata stercza o charakterystyce
PIRADS 5
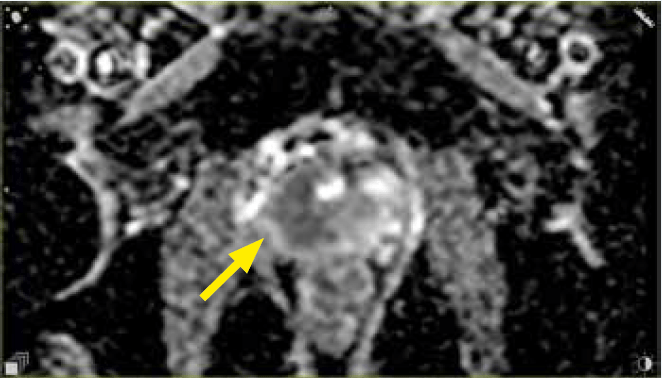
Ryc. 2c. Mapa ADC w warstwie poprzecznej. Naciek strefy obwodowej prawego płata stercza o charakterystyce PIRADS 5
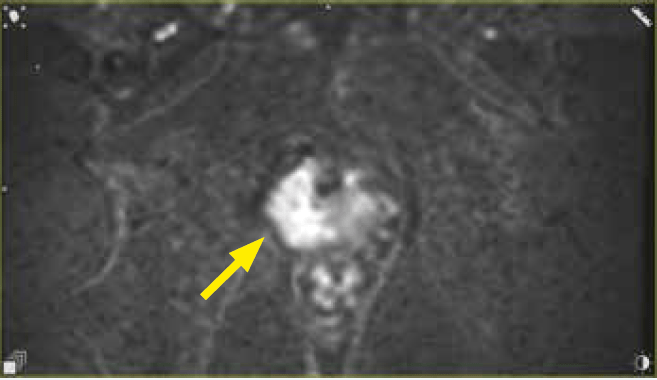
Ryc. 2d. Obraz DWI w warstwie poprzecznej. Naciek strefy obwodowej prawego płata stercza o charakterystyce PIRADS 5
Wynik drugiego badania MR
Gruczoł krokowy:
- objętość gruczołu jak w badaniu poprzednim;
- prawy płat w całości o osłabionych wartościach sygnału, zawiera obszar imitujący zmianę typu PI-RADS 5 o wymiarach 19 x 10 x 17 mm
(ryc. 2a–d), najpewniej odpowiadający odczynowi zapalnemu po przebytym zabiegu re-TURT; - pęcherzyki nasienne dobrze odgraniczone, bez cech naciekania;
- pęczki naczyniowo-nerwowe bez cech naciekania.
Pęcherz moczowy:
- wypełniony w stopniu diagnostycznym (ok. 560 ml);
- w szyi pęcherza w loży po zabiegu nierówny zarys ściany pęcherza bez cech procesu npl;
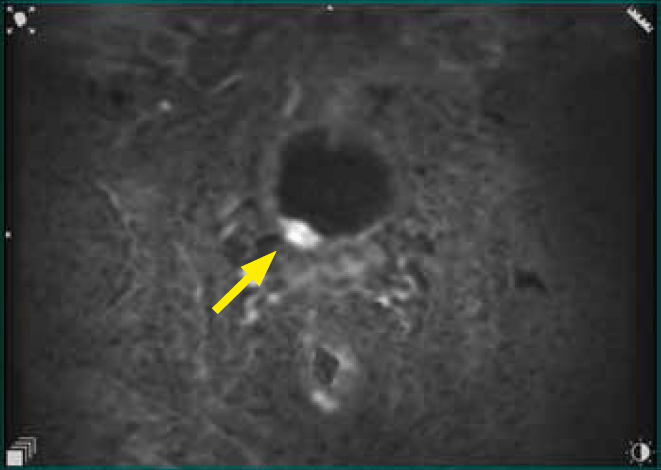
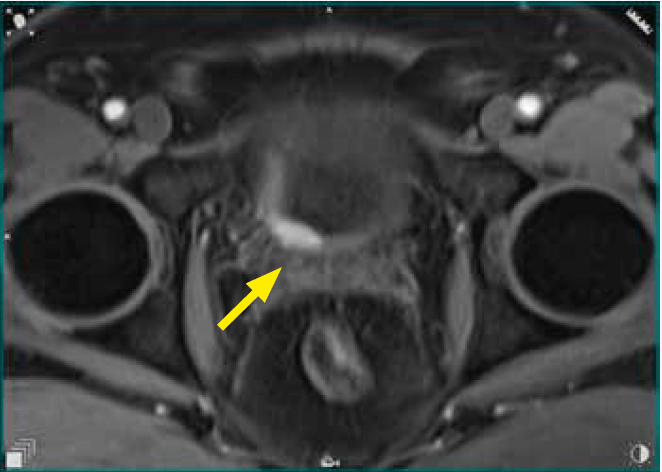
- w ujściu prawego moczowodu obszar silnej restrykcji dyfuzji około 3 x 3 mm, ulegający znamiennemu wczesnemu wzmocnieniu kontrastowemu w sekwencji DCE (ryc. 3a–c).
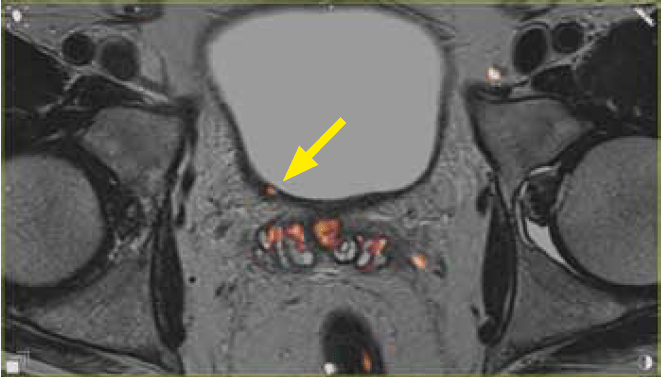
Ryc. 3a. Obraz T2 w warstwie poprzecznej. Zmiana ogniskowa 3 mm w ujściu moczowodu prawego
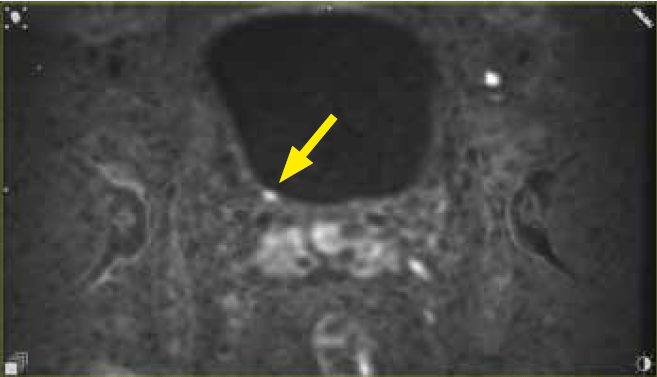
Ryc. 3b. Obraz DWI w warstwie poprzecznej. Zmiana ogniskowa 3 mm w ujściu moczowodu prawego
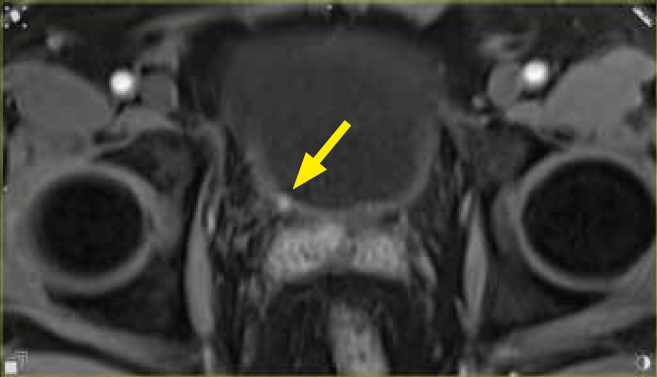
Ryc. 3c. Obraz DCE w warstwie poprzecznej. Zmiana ogniskowa 3 mm w ujściu moczowodu prawego
Wnioski:
- w loży po resekowanej zmianie w ścianie pęcherza bez cech procesu npl;
- niejednoznaczny obraz ujścia moczowodu prawego, w jego ujściu drobny obszar o sygnale typowym dla procesu złośliwego;
- znacznie zmieniony prawy płat stercza, z obszarem imitującym zmianę PIRADS 5, najpewniej odpowiadającym aktywnemu procesowi zapalnemu wtórnie do przebytego zabiegu TURT;
- cechy limfadenopatii jak w badaniu poprzednim; wskazana wczesna kontrola MR.
Wobec powyższego w lutym 2022 roku przed zabiegiem TURT zdecydowano o wykonaniu przezodbytniczej biopsji stercza (TRUS-bx) celem weryfikacji ewentualnych zmian nowotworowych widocznych w MR w prawym płacie gruczołu krokowego. PSA 3,5 ng/ml, DRE – PP o wzmożonej spoistości.
Badanie histopatologiczne wykluczyło obecność zmian npl, stwierdzono zmiany o cechach łagodnego rozrostu stercza oraz przewlekłego tanu zapalnego w prawym płacie stercza.
W marcu 2022 roku pacjent ponownie został poddany zabiegowi TURT. Resekowano lożę po poprzedniej resekcji po stronie prawej w szyi pęcherza oraz drobną litą zmianę w okolicy ujścia prawego moczowodu, wielkości 5–7 mm.
Badanie mikroskopowe wykluczyło obecność zmian npl w miejscu poprzedniej resekcji, co było zgodne z obrazem MR, natomiast robna lita zmiana okolicy ujścia moczowodu prawego została zweryfikowana jako guz urotelialny naciekający warstwę mięśniową pęcherza pT2HG.
Pacjent nadal nie wyraża zgody na leczenie radykalne.
Podsumowanie radiologa
Diagnostyka MR układu moczowego powinna odbywać się w ośrodkach specjalizujących się lub pod okiem osób, które mają doświadczenie w tego rodzaju badaniach. Wyjątkowo ważne w badaniach pęcherza moczowego i stercza jest przygotowanie pacjenta oraz sama technika wykonanego badania. Na podstawie opisanego przez nas przypadku pacjenta, w którym połączono diagnostykę pęcherza oczowego, moczowodu, stercza oraz staging zaawansowania choroby, w szczególności należy podkreślić, że:
- W niewielkim odsetku przypadków należy zakładać zapalne podłoże ognisk imitujących zmiany o charakterze złośliwym PIRADS 5. Od oświadczenia osoby oceniającej badanie zależy interpretacja takiego obrazu i ewentualna sugestia co do dalszego postępowania.
- Skala VIRADS służy do oceny stopnia zaawansowania miejscowego nacieku ściany pęcherza moczowego. W przypadku zmian większych od 3 należy założyć inwazję ściany mięśniowej. W opisanym przypadku obraz MR był praktycznie na granicy 4 i 5 w skali 5-punktowej, o w opisie histopatologa się nie potwierdziło.
- W badaniu kontrolnym MR po resekcji zmiany ogniskowej ściany pęcherza uwidoczniła się drobna zmiana wielkości 3 mm w ujściu oczowodu prawego, co potwierdza wybitnie wysoką czułość badań MR wykonanych zgodnie ze sztuką i wytycznymi.
Podsumowanie
Nowotworom pęcherza moczowego o wysokim stopniu złośliwości zawsze powinna towarzyszyć diagnostyka obrazowa w postaci tomografii komputerowej lub wieloparametrycznego rezonansu magnetycznego z kontrastem. Współpraca z ośrodkiem i radiologiem mających doświadczenie w badaniach stercza i pęcherza moczowego pozwala dokładnie zaplanować proces
diagnostyczno-leczniczy.
W opisanym przypadku dzięki pierwszemu badaniu MR dowiedzieliśmy się, że pomimo niedawno przeprowadzonego zabiegu TURT nadal istnieje aktywna choroba nowotworowa w szyi pęcherza, z wysokim prawdopodobieństwem naciekania mięśniówki i pacjent wymaga szybkiej ponownej resekcji. W tym miejscu należy podkreślić, jak ważne jest prawidłowe wykonanie pierwszego zabiegu TURT. Nieradykalna pierwsza i kolejna resekcja odwlekają podjęcie właściwego leczenia, zwiększają ryzyko przerzutów węzłowych, co pogarsza rokowanie.
Drugie badanie MR wykonane wcześnie (ok. 2,5 mies. po zabiegu) celem kontroli prowadzonego leczenia ujawniło brak aktywnej choroby w miejscu poprzedniej resekcji, ale jednocześnie uwidoczniło nową, 3-milimetrową zmianę w okolicy ujścia moczowodu prawego, co potwierdza wysoką czułość badania. Klinicznie drobna zmiana okazała się guzem pT2. Pomimo niewielkich rozmiarów i trudności oceny w skali VIRADS, śródścienne położenie zmian nowotworowych zawsze powinno sugerować nam ich potencjalnie naciekający charakter. Zmiana PIRADS 5 w prawym płacie stercza okazała się zapaleniem, co może być odczynem po elektroresekcji bipolarnej lub dopęcherzowej terapii BCG.
